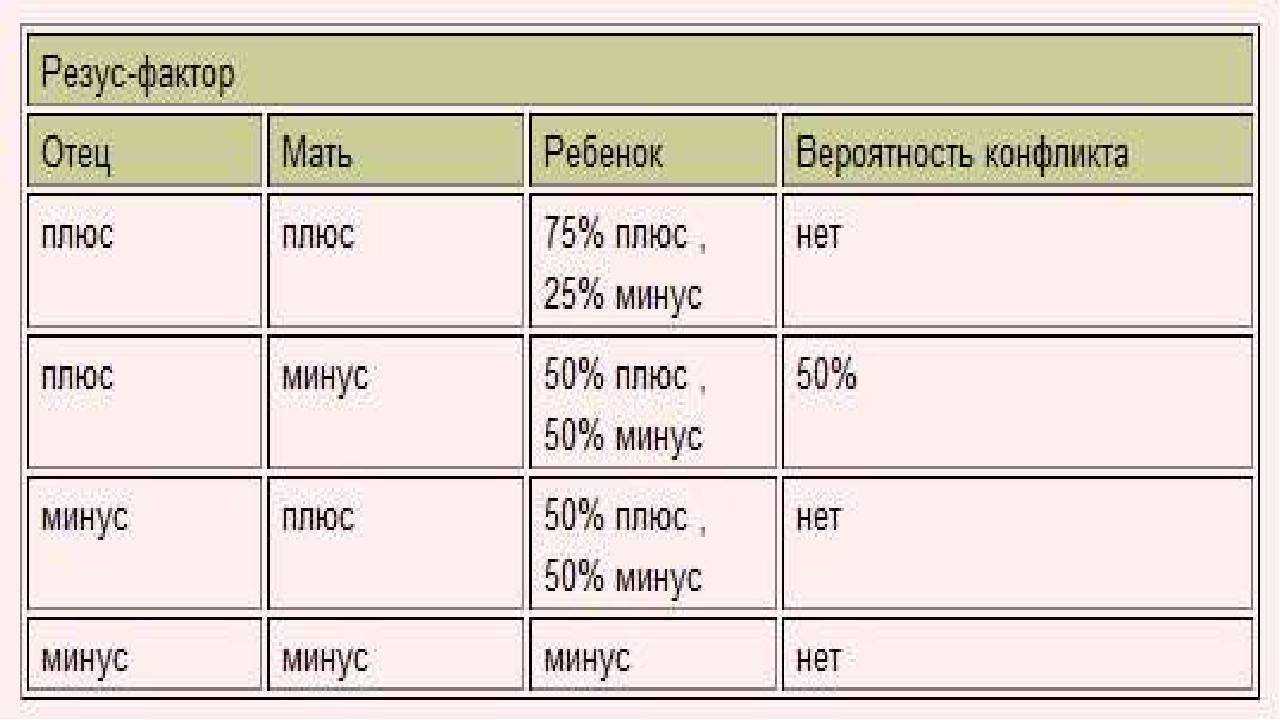
Когда необходимо введение иммуноглобулина?
Введение антирезусного иммуноглобулина во время беременности и в послеродовом периоде — метод специфической профилактики, позволяющий предотвратить резус-конфликт.
Согласно клиническим рекомендациям МЗ РФ, если у беременной резус-отрицательной пациентки отсутствуют антирезусные антитела в 28 недель, ей рекомендовано ввести дозу иммуноглобулина человека антирезус Rho в сроки не позднее 30 недель.
При резус-отрицательной принадлежности крови мужа или плода введение иммуноглобулина не требуется.
Если в результате диагностики у женщины до 28 недель беременности выявлены антирезусные антитела, ей необходимо:
-
расширенное обследование для определения степени тяжести резус-изоиммунизации;
-
назначение терапии;
-
динамическое наблюдение и контроль уровня антител;
-
экстренное родоразрешение при необходимости.

После родов у ребенка определяют группу крови и резус-фактор, на основании чего принимают решение о необходимости повторного введения иммуноглобулина. В случае резус-отрицательной принадлежности крови новорожденного проведение специфической профилактики не показано, так как потенциальный конфликт исключен.
При положительном резусе малыша рекомендовано внутримышечное введение иммуноглобулина в дозе 1500 ME (300 мкг). Профилактику проводят сразу после получения результатов исследования крови ребенка, предпочтительно в течение первых двух часов. В связи с отягчающими обстоятельствами можно иммунизировать маму позже, но для достижения желаемого эффекта не желательно превышать перерыв в 72 часа после родов.
Своевременная профилактика сохраняет отрицательный иммунный статус в отношении антирезусных антител, что позволяет женщине без опасений рожать в будущем. Отказ от введения иммуноглобулина повышает вероятность конфликта и ГБН с каждой последующей беременностью.

Лечение ГБН
Начать лечение данного заболевания можно уже во время беременности, чтобы не допустить ухудшение состояние плода:
- Введение в организм матери энтеросорбентов, например “Полисорб”. Данный препараты способствует уменьшению титра антител.
- Капельное введение растворов глюкозы и витамина Е. Эти вещества укрепляют клеточные мембраны эритроцитов.
- Инъекции кровоостанавливающих препаратов: “Дицинон” (“Этамзилат”). Они нужны для повышения свертывающей способности крови.
- В тяжелых случаях может потребоваться внутриутробное переливание крови плоду. Однако, эта процедура очень опасна и чревата неблагоприятными последствиями: гибель плода, преждевременные роды и др.
Методы лечения ребенка после родов:
Фототерапия. Благодаря воздействию света с определенной длиной волны (около 460 нм) в организме ребенка происходит превращение билирубина в его метаболит, который уже не является опасным и токсичным, а также хорошо выводится почками
Важно знать, что расстояние от источника света до тела малыша должно быть 50 см, и проводить лечение нужно длительным курсом, общая продолжительность которого должна составлять 70 часов. Необходимо делать 12-часовые перерывы между процедурами фототерапии.
фототерапия
Введение препаратов, препятствующих развитию геморрагических осложнений (“Дицинон”).
Необходимо улучшить работу печени (“Эссенциале”).
Проводить лечение, которое бы устраняло токсическое воздействие билирубина (“5% Раствор глюкозы”, “Аскорбиновая кислота”, “Токоферол”).
Применение энтеросорбентов.
Эффективно проведение очистительной клизмы в первые дни малыша, так как в первом стуле (меконии) присутствует большое количество токсических веществ.
При тяжелой степени заболевания применяют следующие методы лечения:
Переливание крови
Важно помнить, что для гемотрансфузии используется только “свежая” кровь, дата заготовки которой не превышает трех суток. Эта процедура опасна, но она может спасти жизнь малышу.
Очищение крови с помощью аппаратов гемодиализа и плазмафереза
Данные методы способствуют выведению из крови токсических веществ (билирубина, антител, продуктов разрушения эритроцитов).
Специфическая антенатальная профилактика у пациенток с резус-отрицательной принадлежностью крови при отсутствии у них изоиммунизации [16-23]
- После первого визита по постановке на учет по беременности показано определение групповой и резус принадлежности крови женщины. При выявлении/подтверждении резус-отрицательной принадлежности крови показано проведение анализа по исключению/выявлению анти-Rh-антител, а также определение групповой и резус принадлежности крови отца. В случае резус-отрицательной принадлежности крови отца, беременность ведется как неосложненная и профилактика резус-изоиммунизации при данной беременности не показана.
- При отсутствии резус-изоиммунизации матери и при резус-положительной или неизвестной принадлежности крови отца каждые 4 недели показано проведение скрининговых исследований крови матери на наличие анти-Rh-антител вплоть до 28 недели беременности. В случае отсутствия резус-изоиммунизации у матери на этом сроке беременности показана антенатальная профилактика — внутримышечное введение одной дозы анти-Rh(D)-иммуноглобулина (1250-1500 МЕ — 250-300 мкг) . Если профилактика не была проведена в 28 недель, она показана в ближайшее возможное время при любом сроке беременности при условии отсутствия анти-Rh-антител.
- При отсутствии резус-изоиммунизации матери после проведения инвазивных диагностических и лечебных вмешательств во время беременности показана дополнительная антенатальная профилактика резус-изоиммунизации — введение в I триместре — 625 МЕ (125 мкг), во II и III триместрах — 1250-1500 МЕ (250-300 мкг) анти-Rh(D)-иммуноглобулина. К данным клиническим ситуациям относятся биопсия хориона, амниоцентез, кордоцентез, серкляж, редукция числа эмбрионов при многоплодии, повороты плода на головку при тазовом предлежании), состояния после перенесенной абдоминальной травмы во время беременности, акушерские кровотечения.
- Обязательным является введение анти-Rh(D)-иммуноглобулина при неудачном завершении беременности: инструментальном прерывании беременности в конце I триместра; самопроизвольном и медицинском прерывании беременности во II триместре; антенатальной гибели плода;
- Дополнительную профилактику резус-изоиммунизации на ранних сроках беременности необходимо проводить непосредственно после завершения вышеуказанных показаний, и факт ее выполнения не исключает планового введения анти-Rh(D)-иммуноглобулина в 28 недель .
- После антенатального профилактического введения aнти-Rh(D)-иммуноглобулина в течении 12 недель возможно выявление следовых уровней титра анти-Rh-антител, что делает ввиду ложно-положительных результатов проведение скрининговых исследований нецелесообразными.
Методы введения иммуноглобулина при беременности
Инъекции — один из наиболее распространенных методов введения иммуноглобулина при беременности. Иммуноглобулины могут быть введены в мышцы или подкожно. Курс состоит из нескольких инъекций, примерно каждую неделю.
Инфузия — это метод введения иммуноглобулина через вену. Обычно инфузия происходит на протяжении нескольких часов, и врачи могут следить за состоянием пациента во время процедуры. Многие пациенты замечают облегчение симптомов уже после первой инфузии.
Ингаляция — этот метод введения иммуноглобулина редко используется при беременности. Ингаляция заключается в том, что пациенту вводят препарат через рот или нос, чтобы он проникал в легкие. Обычно это используется для лечения астмы и других респираторных заболеваний, но может быть использовано и для беременных женщин.
- Иммуноглобулин при беременности можно вводить разными способами — инъекциями, инфузиями, ингаляцией.
- Иммуноглобулины переносятся пациентами обычно хорошо, побочные эффекты редки.
- Методы позволяют снизить риск воздействия на плод вирусов, бактерий, гельминтов, а также уменьшить вероятность аллергических реакций у будущих мам.
Противопоказания и побочные действия
Средство не назначается в ряде случаев:
- гиперчувствительность к медикаменту;
- сильная аллергия на любые препараты крови;
- отрицательный резус с сенсибилизацией и присутствием антител;
- положительный резус.
Следует осторожно применять иммуноглобулин при беременности, если будущая мать страдает мигренями или болезнями почек. Медикамент не сочетается с некоторыми лекарствами, поэтому для его введения нужен отдельный шприц или капельница.. Если во время инъекции или вливания в вену соблюдены дозировка и скорость поступления лекарства, серьезных побочных эффектов не будет
В течение часа наблюдаются:
Если во время инъекции или вливания в вену соблюдены дозировка и скорость поступления лекарства, серьезных побочных эффектов не будет. В течение часа наблюдаются:
- недомогание;
- головная боль;
- озноб;
- незначительное увеличение температуры.
Иммуноглобулин нормально переносится пациентками, но иногда женщину могут беспокоить:
- кашель;
- тошнота и рвотные позывы;
- одышка;
- гипертермия в месте введения иглы;
- обильное слюноотделение и потоотделение;
- боль в груди и желудке;
- аллергия;
- слабость;
- ломота в суставах, как при гриппе;
- гиперемия лица.

Резус-конфликт: возможные сценарии
При первой резус-несовместимой беременности эритроциты плода обычно попадают в кровь матери во время родов, а первичный иммунный ответ развивается уже после рождения ребенка, да и то всего у 16% женщин. Иногда по непонятным причинам, а иногда вследствие патологии плаценты или переливания резус-положительной крови иммунная система матери начинает вырабатывать антирезусные IgG задолго до родов. К счастью, случается это редко и еще реже дело заканчивается гемолитической болезнью.
Во время второй, впрочем, как и для всех последующих беременностей, риск развития гемолитической болезни существенно увеличивается. (Причем риск существует независимо от того, как закончилась первая беременность: искусственным абортом, самопроизвольным выкидышем, с образованием антирезусных антител или благополучно.) Болезнь при повторной беременности протекает тяжелее.
Но если мать и плод несовместимы не только по резус-антигену, но и по группам крови, вероятность неблагоприятного исхода второй беременности резко ослабевает: эритроциты плода, попадая в кровоток матери, настолько быстро разрушаются, что иммунная система матери не успевает отреагировать на их появление. По какой причине у некоторых женщин иммунный конфликт с плодом реализуется после четвертой или даже пятой беременности — пока неясно. То же самое можно сказать и о различных вариантах гемолитической болезни. Практика показывает, что заболевание может протекать бессимптомно. Может привести к гибели ребенка на 20–30-й неделе внутриутробного развития или к появлению универсального отека плода. И, наконец, может вызвать раннее развитие тяжелой анемии или тяжелой желтухи.
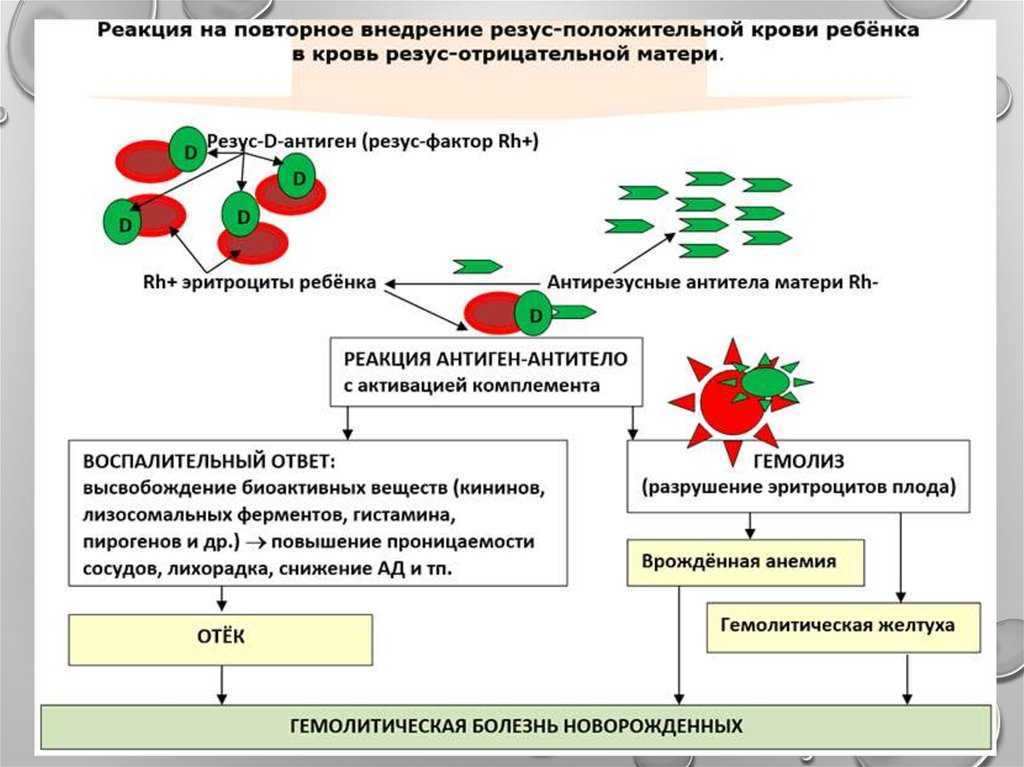
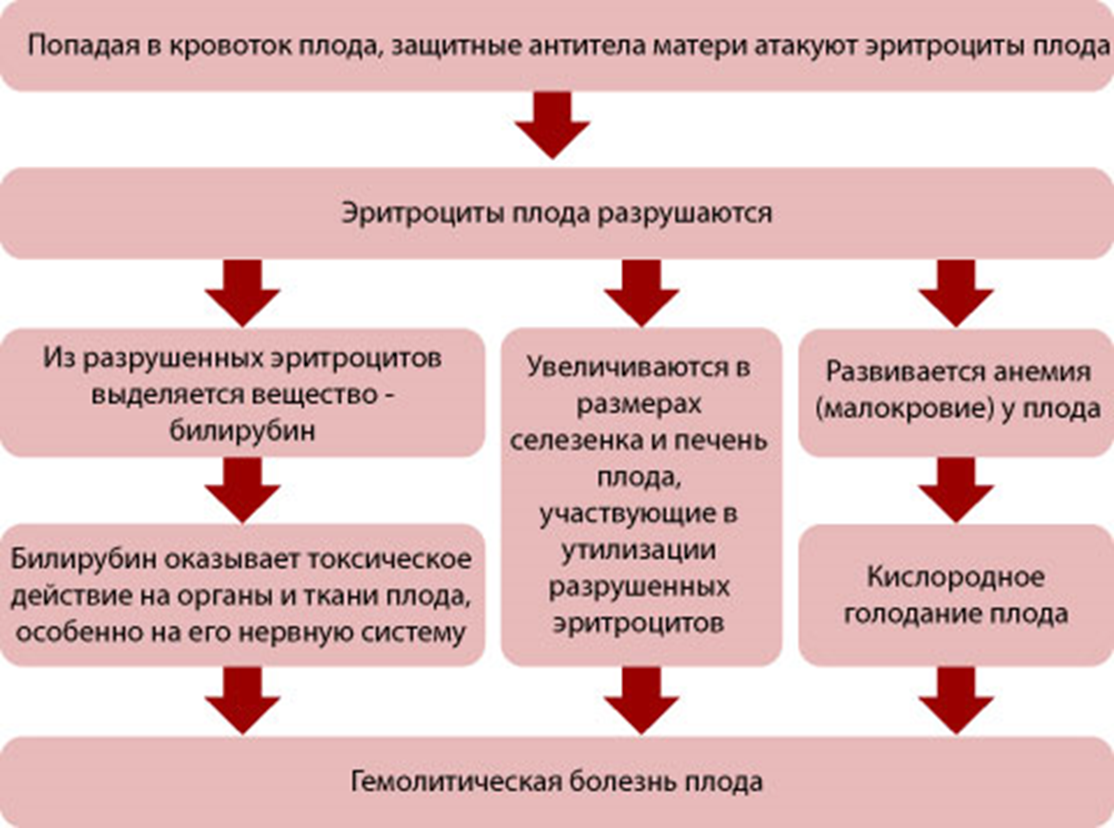
Зато патогенез болезни изучен достаточно хорошо. При непосредственном участии антирезусных IgG эритроциты плода разрушаются преимущественно в печени. Если потери велики, костный мозг, печень, легкие, селезенка и некоторые другие органы плода начинают вырабатывать эритроциты.
В результате в периферической крови появляются молодые эритроциты — эритробласты, могут увеличиться печень и селезенка, а уровень непрямого билирубина в крови в 10–20 раз превышает норму.
Непрямой билирубин — токсичное соединение, способное нарушить тканевый метаболизм. А это чревато тем, что в печени снизится синтез белков и, как следствие, увеличится проницаемость сосудов, разовьются гипопротеинемия, повышение давления в портальной и пуповинной венах. Все это вместе с возникающей сердечной недостаточностью, застоем в большом круге кровообращения и увеличенной печенью может привести к универсальному отеку плода, при котором смерть наступает либо в период беременности, либо в родах. Кроме того, из-за нарастающей гипербилирубинемии может развиться так называемая ядерная желтуха — повреждение жизненно важных ядер мозговой ткани, влекущее за собой тяжелые неврологические расстройства и инвалидность.
На сегодняшний день описано более 500 антигенов, причисленных к системе резус. Но резус-принадлежность крови по-прежнему определяется по наличию или отсутствию антигена, открытого К. Landsteiner и A.S. Wiener, поскольку по иммуногенной активности он значительно превосходит все ныне известные антигены
Недавно выяснилось, что под влиянием веществ с тромбопластической активностью, которые в больших количествах высвобождаются при разрушении эритроцитов, может развиться синдром диссеминированного внутрисосудистого свертывания крови (ДВС). У плода, страдающего ДВС, нарушается циркуляция крови, появляются кровоизлияния, нарушается трофика различных тканей — плаценты, печени, мозга.
Последствия
Введение Иммуноглобулина человеческого нормального при беременности может сопровождаться рядом побочных действий, среди которых наибольшее значение имеют:
- покраснение места инъекции;
- повышение температуры тела до 37,5 °С в первые 24 часа после инъекции;
- диспепсические расстройства;
- аллергические реакции, в том числе анафилактический шок.
Из-за того, что препарат является высокоаллергенным, после его применения устанавливается получасовой мониторинг состояния женщины. Если развивается анафилактическая или аллергическая реакция, вводятся препараты первой помощи.
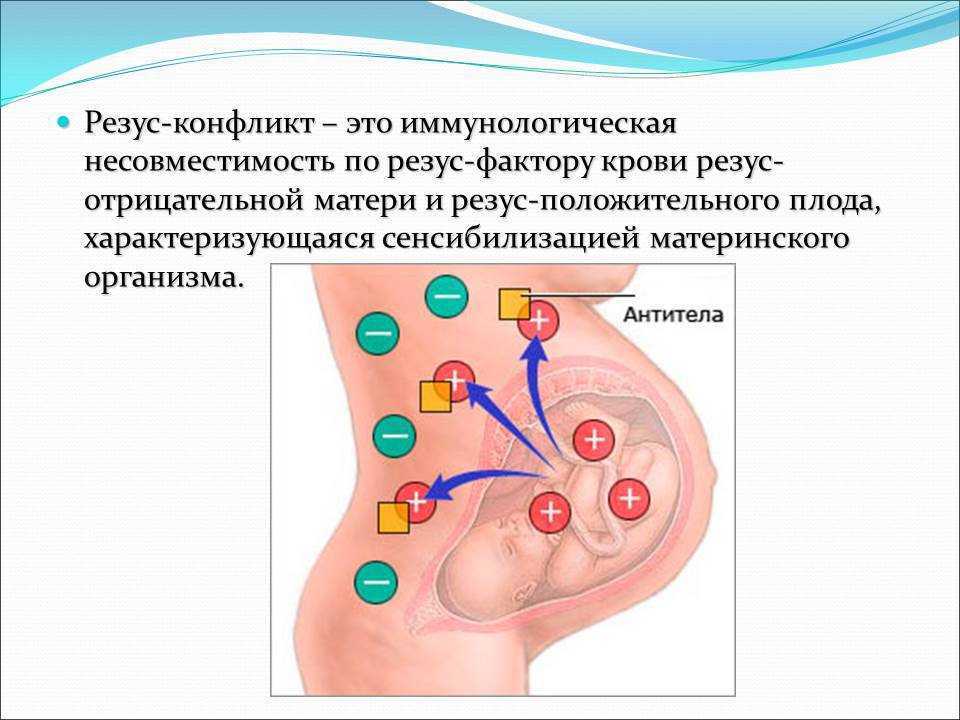
Что такое резус-конфликт, чем он опасен?
Антитела присутствуют в слюне, крови, слезах, секрете влагалища, моче и амниотической жидкости женщины — это их естественная среда обитания. Выработка антител β-лимфоцитами начинается в тот момент, когда в организм проникают вредоносные агенты, т.е. они выполняют роль природной защиты. Впервые наличие резус-фактора в крови было установлено при открытии IV группы крови.

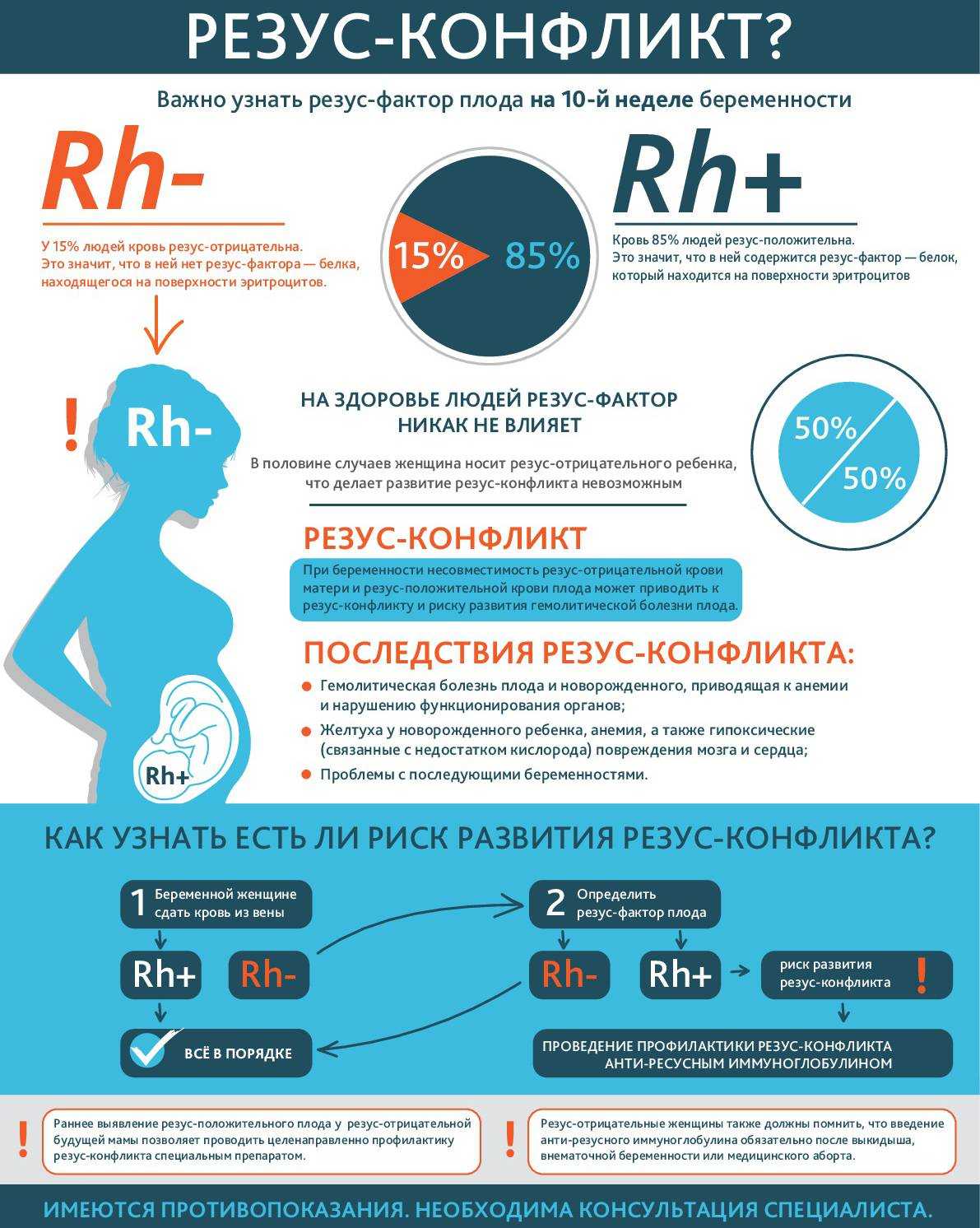
Дальнейшие исследования показали, что у 4/5 всего населения Земли присутствует положительный резус-фактор, и только у 1/5 он отрицательный. В обычной жизни выявленная разница не имеет кардинального значения для здоровья. Если же требуется переливание крови, или наступает беременность, то здесь возникают проблемы. В первом случае медики научились подбирать комбинации крови, а вот разрешить сенсибилизацию между плодом и матерью простым подбором невозможно.
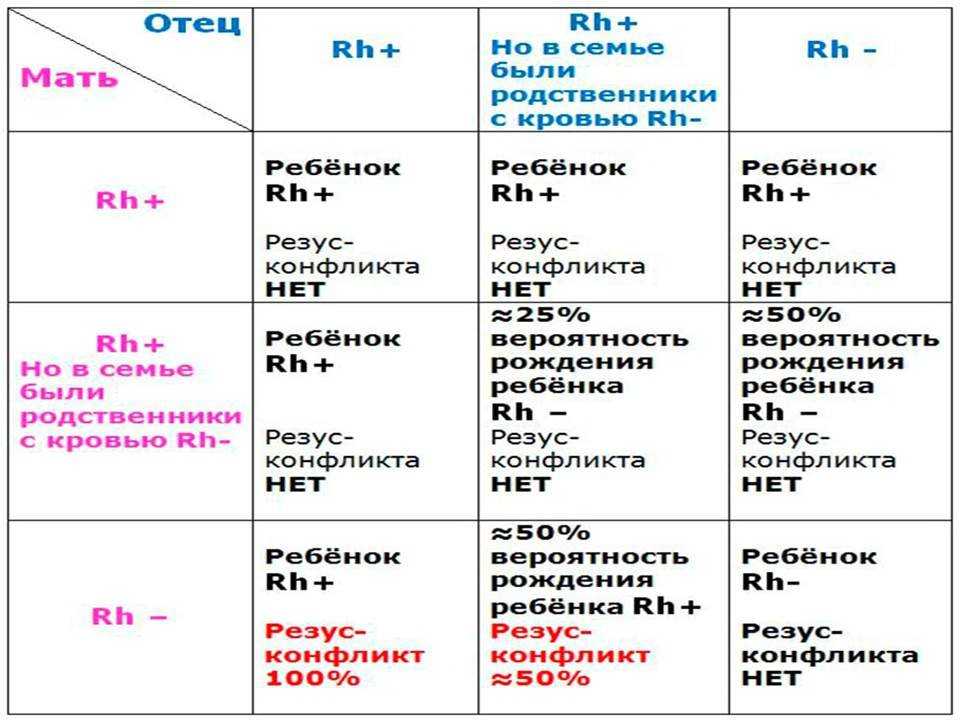
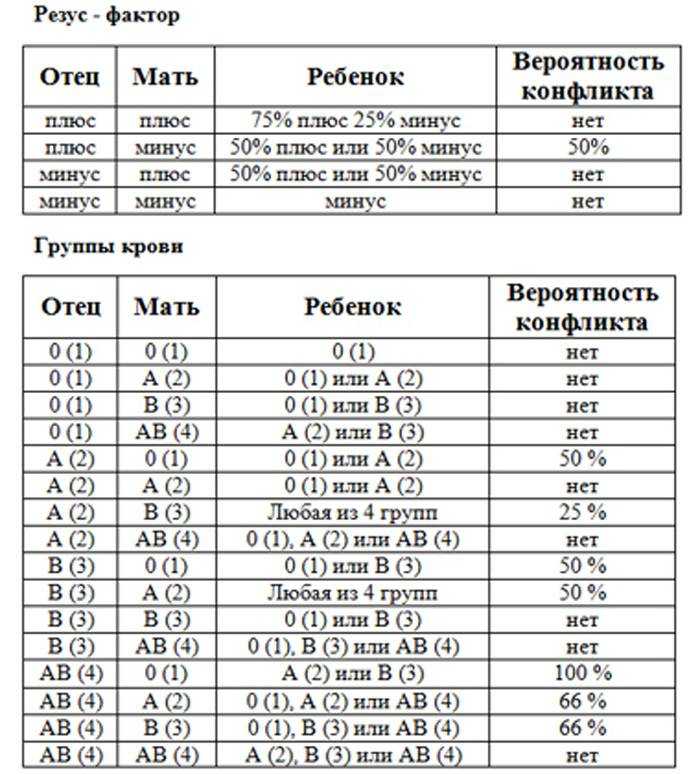
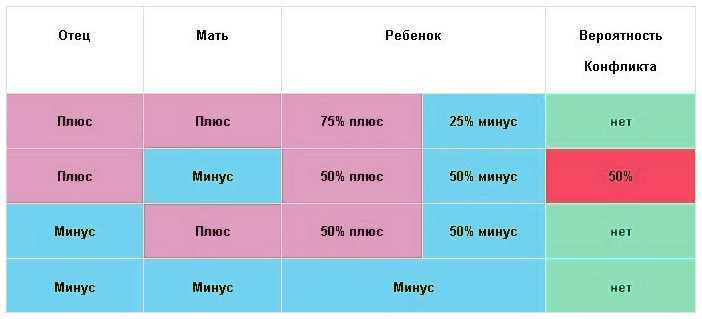
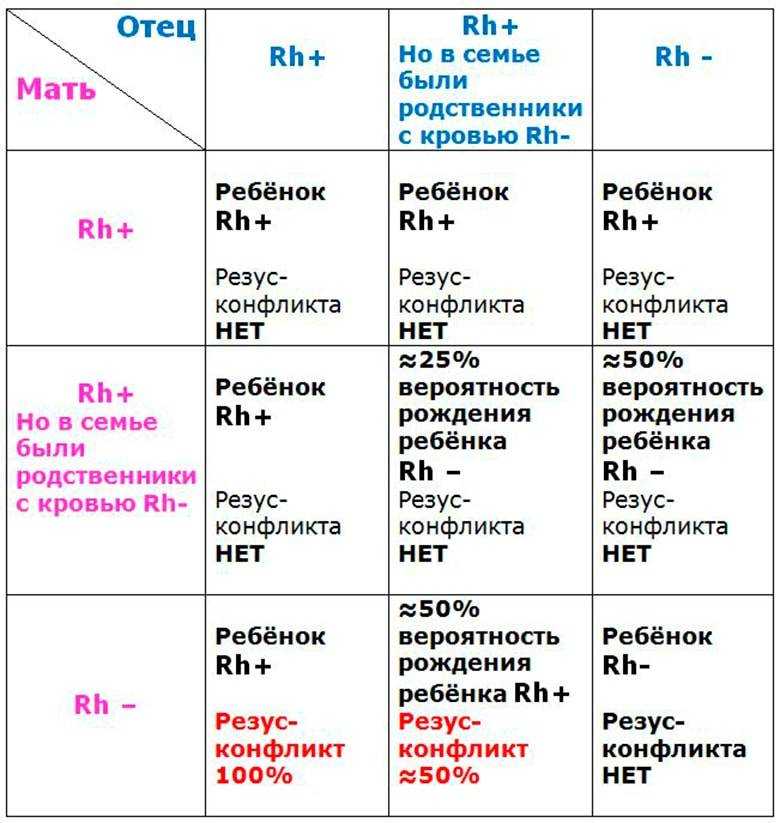
Несовместимость плода и матери возникает тогда, когда у первого резус положительный, а у второй — отрицательный. При этом у отца он тоже должен быть положительным. Воспринимая белок эритроцитов ребенка как чужеродное тело, иммунная система беременной начинает усиленно вырабатывать антитела, стремясь подавить «чужака». Для плода возникает риск проявления гемолитической болезни, который может закончиться для женщины потерей ребенка.
Что такое резус-конфликт и чем он опасен
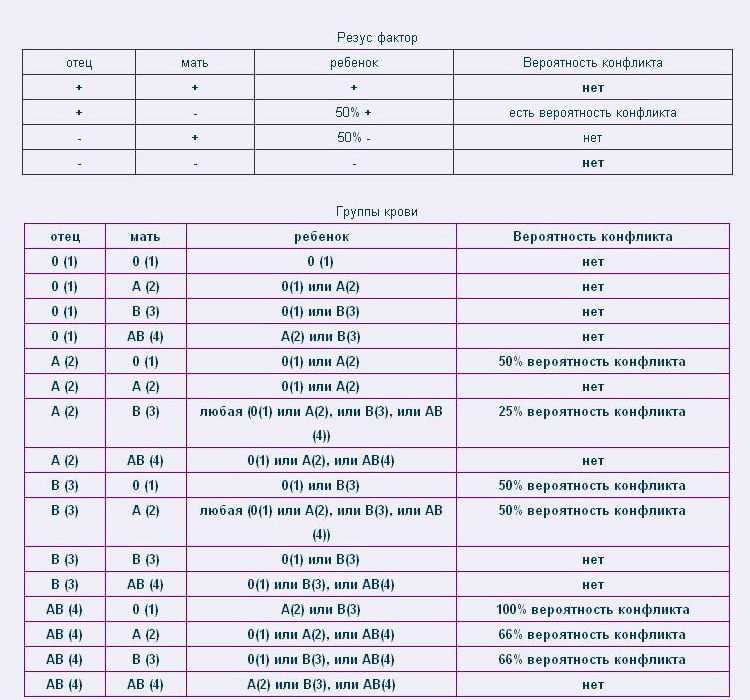
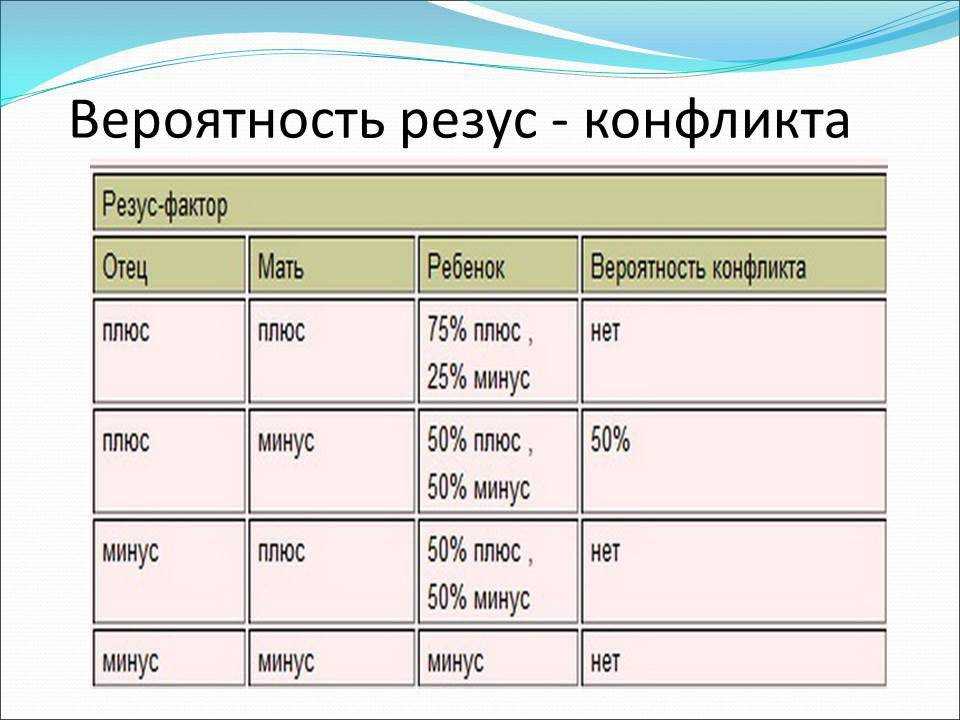
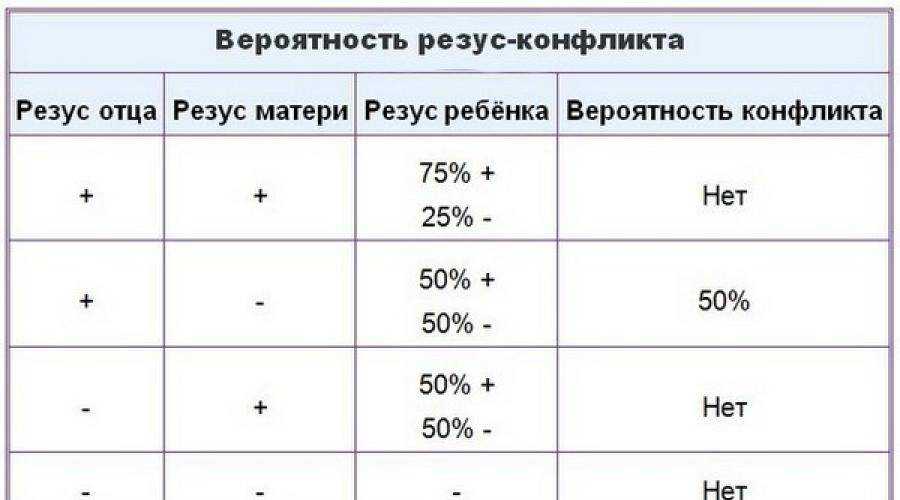
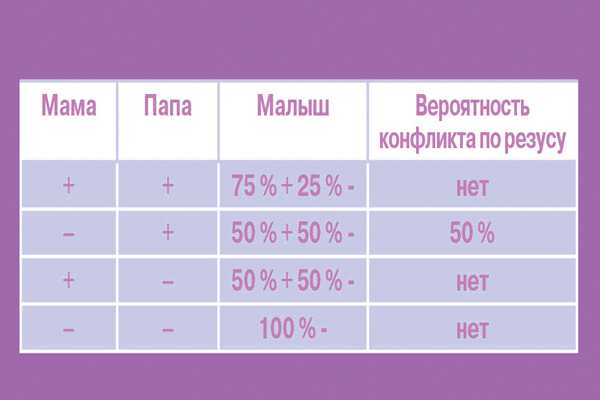
У большинства людей на поверхности эритроцитов находятся белки, именуемые «резус-фактор». И если они есть, то говорят о положительном резусе, если же этих белков нет, то считается, что резус отрицательный. Когда у будущей мамы резус отрицательный, а у будущего папы – положительный, велика вероятность, что у ребенка резус-фактор будет тоже положительный. И если кровь матери и плода по резус-фактору не совпадут – может возникнуть несовместимость – резус-конфликт.
Когда резус-положительные эритроциты ребенка попадают в резус-отрицательную кровь матери, ее организм воспринимает их как что-то чужеродное, таящее в себе опасность. Чтобы защититься, он начинает вырабатывать антитела, призванные уничтожить «угрозу». И тогда настоящая угроза нависает уже над плодом.
Антитела через плаценту попадают в кровь ребенка и начинают разрушать его эритроциты, что приводит к нехватке кислорода – гипоксии. Результатом этого является возникновение у ребенка гемолитической болезни. При раннем проявлении заболевания резус-конфликт может быть причиной преждевременных родов или выкидышей, а также рождения мертвого ребенка.
Профилактические меры
Конфликт с резусом планируемого новорожденного угрожает выкидышем, либо развитием патологий. Для безопасности плода природой устроено так, что защитные иммунный ответ матери ослабевает, первенец не угнетается ее антителами. Но при случаях отторжения на поздних неделях беременности помогают женщине исправить ситуацию введением иммуноглобулина.

В качестве профилактики Rh0 – отрицательным представительницам слабого пола следует до родов, после соблюдать правила:
- избегать инвазивных вмешательств;
- заботиться о планировании будущей беременности, применять контрацептивы, избегать абортов;
- проверять при переливании плазмы совместимость вводимой крови;
- проводить при беременности сенсибилизацию к эритроцитам вынашиваемого эмбриона.
Прививка способна снизить антитела при беременности, но полномасштабных исследований использования иммуноглобулина не представлено, поэтому все риски, возникающие при введении препарата, ложатся на будущих родителей.
Что такое гемолитическая болезнь новорожденных?
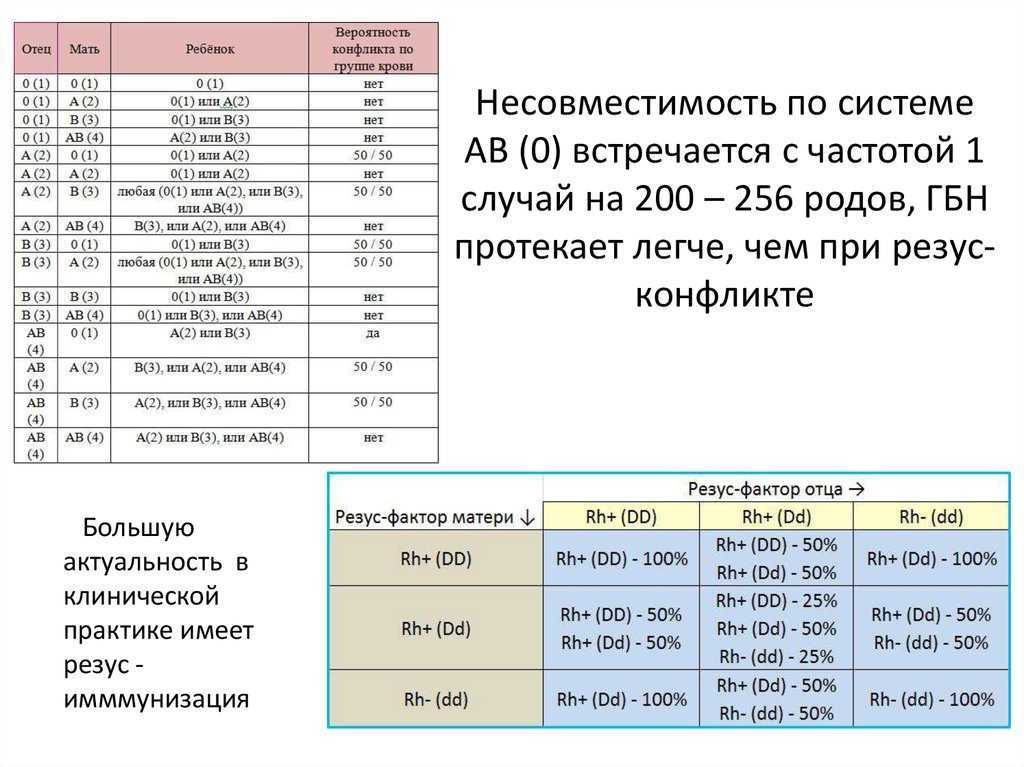
ГБН является следствием конфликта между иммунной системой матери и ребенка. Заболевание развивается из-за несовместимости крови беременной женщины к антигенам на поверхности эритроцитов плода (в первую очередь, это резус-конфликт). Проще говоря, на них содержатся такие белки, которые распознаются организмом матери, как чужеродные. Именно поэтому в организме беременной женщины начинаются процессы активации ее иммунной системы. Что же происходит? Итак, в ответ на попадание незнакомого белка происходит биосинтез специфических молекул, способных связаться с антигеном и “обезвредить” его. Данные молекулы называются антителами, а соединение антитела и антигена называют иммунными комплексами.
Однако, для того, чтобы немного приблизиться к истинному пониманию определения ГБН, необходимо разобраться в системе крови человека. Давно известно, что в составе крови содержатся разные виды клеток. Наибольшая численность клеточного состава представлена эритроцитами. На современном уровне развития медицины известно не менее 100 различных систем антигенных белков, представленных на мембране эритроцита. Наиболее хорошо изучены следующие: группы крови, резус, Келл, Даффи. Но, к сожалению, весьма распространено ошибочное суждение, что гемолитическая болезнь плода развивается только по групповым или резусным антигенам.
Факторы, вызывающие иммунный конфликт:
-
Мать является резус-отрицательной, при этом у плода положительный резус. В данном случае антиген, который расположен на мембране эритроцита плода воспринимается материнским организмом, как чужеродный объект. Принято обозначать белки системы резус буквами D, С, E. Считается, что D-антиген воспринимается иммунной системой женщины, как наиболее опасный объект. Именно по этой причине развивается выраженный иммунный конфликт.
резус-конфликт – наиболее распространенная причина ГБН
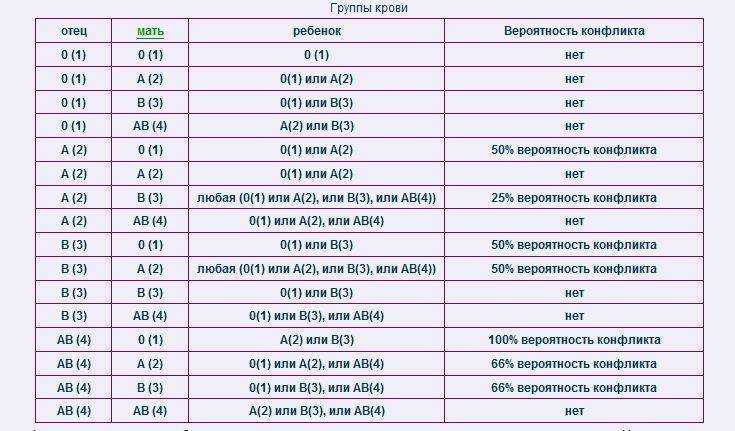
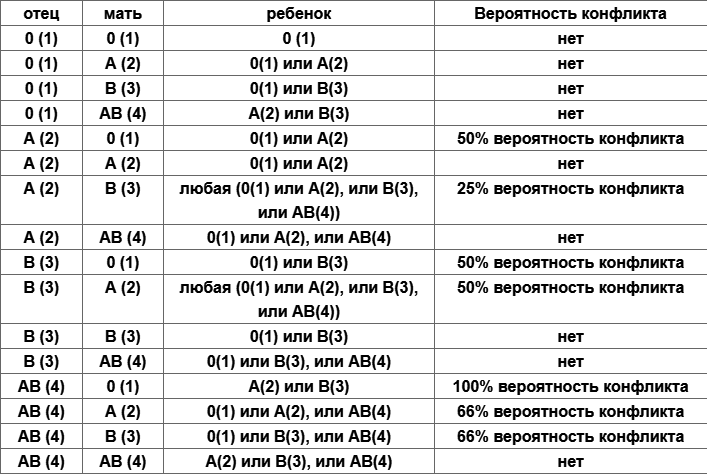
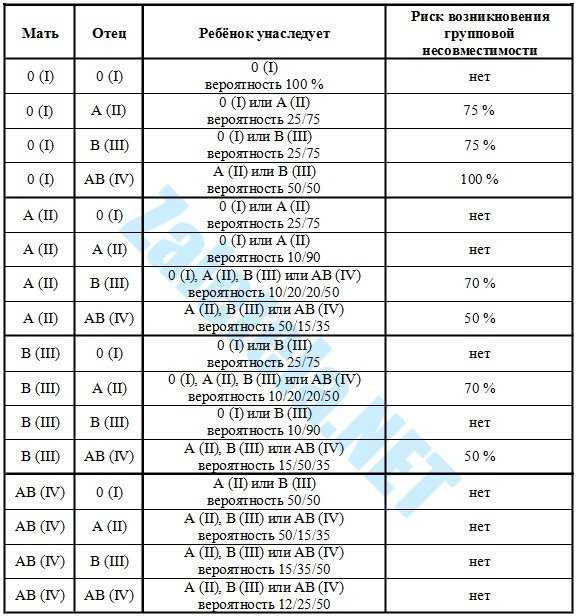
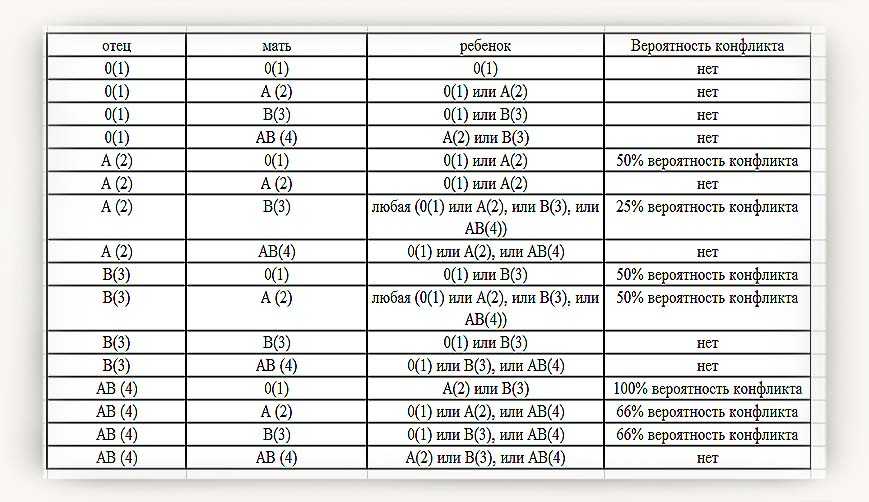
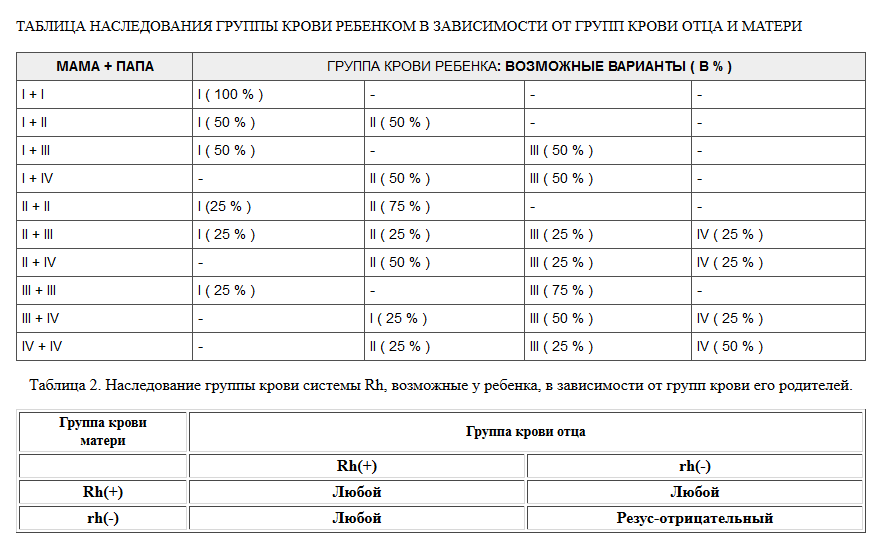
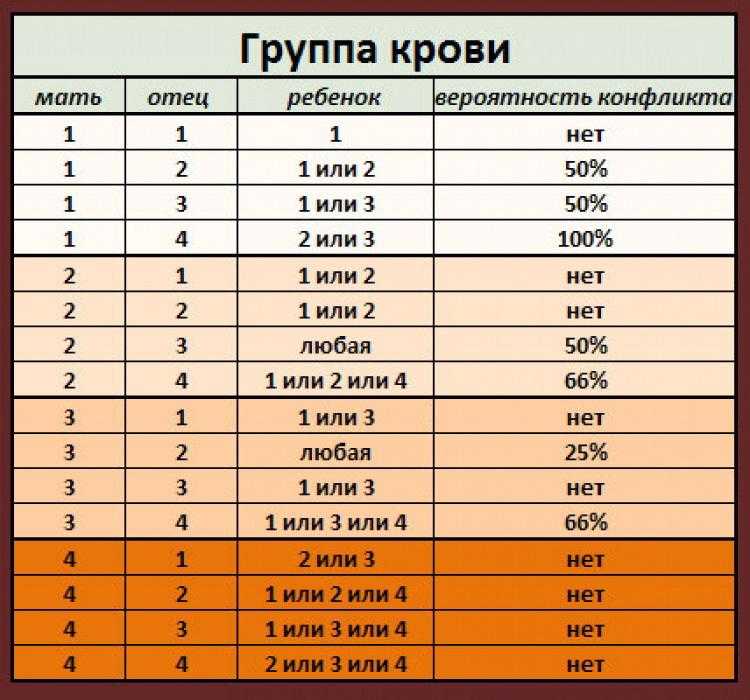
- У матери I группа крови, а у плода любая другая (II, III, IV). Группы крови отличаются друг от друга мембранными белками на эритроцитах. И только у людей с первой группой нет белков на поверхности эритроцита. Это означает, что для людей с I группой любая иная группа крови является чужеродной, так как содержит незнакомые антигены. Именно это и происходит при беременности, когда мать является носителем первой группы, а ребенок – любой другой.
- Если у женщины не первая группа и резус-фактор положительный, значит, несовместимость развивается по более редким факторам крови. Нередко акушеры-гинекологи обнаруживают признаки иммунологической несовместимости крови матери и плода по данным различных исследований (лабораторная диагностика, УЗИ-признаки). Но при этом у беременной нет принадлежности ни к первой группе крови, ни к отрицательному резусу. В данном случае можно сделать вывод, что иммунный конфликт развивается по тем антигенным системам, которые еще не изучены. Однако, тактика ведения и лечения данной пациентки должна быть точно такой же, как и при любом иммунном конфликте.
Методы диагностики
Уже в период беременности можно определить не только наличие данного заболевания, но и даже степень тяжести.
Наиболее распространенными являются методы:
1. Определение титра резусных или групповых антител. Считается, что титр 1:2 или 1:4 не опасен. Но такой подход не во всех ситуациях оправдан. Здесь заключается еще один миф о том, что “чем выше титр, тем хуже прогноз”.
2. УЗИ-диагностика является очень информативным методом. Наиболее характерны признаки:
- Увеличение плаценты;
- Наличие жидкости в тканях: клетчатке, грудной клетке, брюшной полости, отечность мягких тканей головы плода;
- Увеличение скорости кровотока в маточных артериях, в сосудах головного мозга;
- Наличие взвеси в околоплодных водах;
- Преждевременное старение плаценты.
3. Повышение плотности околоплодных вод.
4. При регистрации сердцебиения плода – признаки гипоксии и нарушение сердечного ритма.
5. В редких случаях выполняют исследование пуповинной крови (определяют уровень гемоглобина и билирубина). Этот метод опасен преждевременным прерыванием беременности и гибелью плода.
6. После рождения ребенка существуют более простые методы диагностики:
- Взятие крови для определения: гемоглобина, билирубина, группы крови, резус-фактора.
- Осмотр ребенка (при тяжелой степени выражена желтуха и отеки).
- Определение антител в крови ребенка.
Какие женщины находятся в группе риска?
Не будем повторяться, что отрицательный резус или первая группа крови – это уже определенный риск
Однако, важно знать о существовании и других предрасполагающих факторов:
1. Переливание крови у резус-отрицательной женщины в течение жизни
Особенно это актуально для тех, у кого после переливания были различные аллергические реакции. Нередко в литературе можно встретить суждение о том, что риску подвержены именно те женщины, которым переливалась группа крови без учета резус-фактора. Но возможно ли это в наше время? Практически исключена такая вероятность, так как резус-принадлежность проверяется на нескольких этапах:
- Во время взятия крови у донора;
- На станции переливания;
- Лабораторией больницы, где проводится гемотрансфузия;
- Врачом-трансфузиологом, который проводит трехкратную пробу совместимости крови донора и реципиента (лица, которому подлежит переливание).
Возникает вопрос: откуда тогда у женщины возможна сенсибилизация (наличие повышенной чувствительности и антител) к резус-положительным эритроцитам?
Ответ был дан совсем недавно, когда ученые выяснили, что есть группа так называемых “опасных доноров”, в крови которых присутствуют эритроциты со слабо выраженным резус-положительным антигеном. Именно по этой причине их группа определяется лабораториями, как резус-отрицательная. Однако, при переливании подобной крови в организме реципиента могут начать вырабатываться специфические антитела в небольшом объеме, но даже их количества достаточно для того, чтобы иммунная система “запомнила” этот антиген. Поэтому у женщин с подобной ситуацией даже в случае первой беременности может возникнуть иммунный конфликт между организмом ее и ребенка.
2. Повторная беременность
Считается, что во время первой беременности риск развития иммунного конфликта минимальный. А вторая и последующие беременность уже протекают с формированием антител и иммунологической несовместимости. И это действительно так. Но многие забывают, что первой беременностью нужно считать факт развития плодного яйца в организме матери до любого срока.
Поэтому в группе риска находятся женщины, у которых были:
- Самопроизвольные аборты;
- Замершая беременность;
- Медикаментозное, хирургическое прерывание беременности, вакуум-аспирация плодного яйца;
- Внематочная беременность (трубная, яичниковая, брюшная).
Более того, в группе повышенного риска находятся и первобеременные со следующими патологиями:
- Отслойка хориона, плаценты во время данной беременности;
- Формирование позадиплацентарной гематомы;
- Кровотечения при низком предлежании плаценты;
- Женщины, у которых применялись инвазивные методы диагностики (прокалывание плодного пузыря с забором околоплодных вод, взятие крови из пуповины плода, биопсия участка хориона, исследование участка плаценты после 16 недель беременности).
Не знаете как часто нужно принимать иммуноглобулин при беременности?
Иммуноглобулин – это высокоэффективный препарат, помогающий повысить иммунитет будущей мамочки во время беременности. Однако, многие женщины задаются вопросом, как часто нужно принимать иммуноглобулин для достижения максимального эффекта.
На практике, частота приема иммуноглобулина зависит от индивидуальных особенностей каждой женщины. Некоторым будущим мамочкам достаточно одной процедуры, чтобы поднять иммунитет до нужного уровня, другим же необходимо принимать препарат несколько раз.
Консультируйтесь с вашим лечащим врачом или гинекологом, чтобы определить частоту приема иммуноглобулина для вас лично. Не забывайте, что правильное лечение и профилактика – основа здоровья вашего ребенка!
Причины серологического конфликта
Серологический конфликт — это особый случай несовпадения групп крови, который может возникать между матерью с резус-фактором (-), у которой отсутствует антиген D в красных кровяных тельцах, и развивающимся ребенком с резус-фактором (+), унаследовавшим антиген D от отца. Rh (-) женщины обнаруживают чужеродный белок, антиген D, на клетках плода и начинают бороться с ним.
Серологический конфликт
Организм матери вырабатывает анти-D-антитела, которые заставляют красные кровяные тельца ребенка агглютинировать (слипаться). Это приводит к серьезным осложнениям и опасно для жизни
Поэтому знание группы крови с точки зрения резус-фактора особенно важно для любой женщины, планирующей беременность
Подробнее о Rh – резус факторе, его значении
Резус – конфликт при стандартном течении первой беременности не возникает, так как активное формирование антител происходит к концу III триместра и в период родов. Однако врач на протяжении всего периода вынашивания ребенка контролирует титр антител, чтобы своевременно применить иммуноглобулин для поддержания жизнедеятельности будущего эмбриона.
Мамам с резус–отрицательными эритроцитами следует помнить, что полипептиды, образованные при беременности первым младенцем остаются в крови. Они способны сильно повлиять на протекание повторных беременностей при условии, что зачат ребенок с положительным резусом. Работа антител матери будет направлена на разрушение кровяных телец внутриутробного эмбриона, воспринимая их как чужеродный объект, провоцируя выкидыш. Риску подвержена категория женщин Rh0 со следующими проблемами:
- рожающие повторно;
- имевшие выкидыши или сделавшие аборт;
- с замершей или внематочной беременностями;
- родившие мертвых детей.
Матери, перенесшие переливание крови и акушерские операции.
Резус – конфликт проявляется во время вынашивания или после рождения второго, последующих детей при отсутствии своевременно поставленной прививки антирезусного иммуноглобулина. Процесс запускается при контакте крови плода в материнский организм, который возможен при:
- инфекционных заболеваниях;
- отслойке плаценты;
- позднем аборте;
- гестозе.
К группе риска относят пациенток с сахарным диабетом, болезнями эндокринной системы. Отсутствие прививки может привести к развитию у еще не рожденного малыша, новорожденного следующих патологий:
- Анемии.
- Водянки.
- Тромбоцитопении.
- Смерти.
Перечисленные заболевания фиксируются редко, гораздо чаще наблюдают желтушку новорожденных разной степени тяжести, которая при специальном лечении проходит в течение нескольких недель без последствий для здоровья.
Женщинам с отрицательным Rh следует задуматься о применение иммуноглобулина во время 2, 3 беременностях, проконсультироваться с гинекологом о рисках.
Профилактика и вакцинация для сохранения беременности и здоровья плода
На первом этапе профилактических мероприятий определяется резус-фактор у каждого родителя. Если у отца и матери RH-, то последующий контроль за наличием антител не требуется. Когда отец является носителем положительного резус-фактора, а у матери Rh-, то следующий анализ проводится на 18-20 неделе, а затем контроль за титрами антител проводится ежемесячно. Для анализа применяется иммуноглобулиновая сыворотка, чтобы отследить динамику развития иммунного ответа организма матери и определить вероятность резус-конфликта.
Если анализ показал отсутствие антител, то резус-отрицательной беременной, вынашивающий резус-положительный плод, на 28 неделе вводят антирезусный иммуноглобулин. Он нейтрализует эритроциты плода, попадающие в материнский кровоток. При наличии у женщины антител при помощи вакцины Кумбса определяют их титр.
Во время первой беременности женщин с RH- вероятность проявления резус-конфликта не превышает 10 %. Это объясняется тем, что в кровеносную систему матери проникает незначительный объем крови плода. Соответственно, вырабатывается незначительное количество антител, относящихся к классу М. Молекулы имеют большой размер и с трудом проникают через плаценту.
После родов в организме остаются памятные метки, которые при последующих беременностях быстрее активизируют выработку антител класса G, легко проникающих через плаценту из-за меньшего размера. Чтобы избежать риска резус-конфликта при второй/третьей беременности, проводят вакцинацию после родоразрешения. После прививки выработка антител в организме роженицы приходит в норму.
Профилактика резусной иммунизации проводится дополнительно беременным с Rh-:
- во время пренатальной диагностики, когда в полость матки или пуповины вводится игла для забора биологического материала;
- при разрывах шейки матки;
- кровоточивости во время беременности;
- при травмировании живота после 6 месяцев;
- наличии неблагоприятных, невыношенных предыдущих беременностей.
После инъекции вакцины проверка титра резус-антител не осуществляется.