Причины и признаки омывания плода при беременности
Омывание плода при беременности чаще всего возникает на ранних сроках. Женщина, не зная о зачатии, может воспринять кровянистые выделения, как начало менструального цикла. Причины такой ситуации могут быть разными:
- при формировании нового кровеносного круга для эмбриона. На всем протяжении крепления плодового яйца к стенке матки, образуются сосуды и артерии, с целью обеспечить питание и дыхание малыша. Они очень тонкие и хрупкие и поэтому некоторые из них могут лопаться в период формирования.
- при отслоении плодового яйца или при плацентарной недостаточности. Причинами такого процесса могут стать различные заболевания матери, поэтому стоит посетить медицинское учреждение для диагностики и своевременного лечения.
- гормональный дисбаланс, связан с недостаточным продуцированием прогестерона и приостановлением менструального цикла, что становиться залогом успешной имплантации эмбриона.
Признаки омывания плода при беременности на ранних сроках, типичны для нормального менструального цикла. Болевой синдром по низу живота и в поясничном отделе, сопровождающийся выделениями, чаще мажущего характера, вводят в заблуждение. Процесс продолжается в течение 2-4 дней, что также наводит на мысль о менструации. Распознавание любого из симптомов должно насторожить будущую мать. Обращение к врачу, станет правильным решением, так как от этого зависит жизнь ребенка. Кровянистые выделения в период вынашивания младенца, в большинстве случаев, связано с патологической реакцией организма. Только медицинские работники, с помощью лабораторных анализов, способны определить точное происхождение кровотечения.
На каком сроке происходит омывание плода?
Как правило, омывание плода происходит в то время, когда женщина ждет менструации. Она еще может и не знать, что беременна, поэтому если менструация прошла нормально, с обычной обильностью, то это значит, что беременности не было. Но когда выделения появились мажущие и очень скудные, то это свидетельствует об отслойке плодного яйца. Если такого рода отслойка была незначительной , беременность сохраняется и дальше протекает в нормальном режиме. Но при более серьезной отслойке может случиться выкидыш.
От строения организма женщины и от ее здоровья зависит то, сколько длится омывание плода. У здоровых женщин такой процесс может длиться около недели, беременность при этом сохраняется, и это не вредит плоду. Бывают случаи, хоть и редко, что омывание появляется на поздних сроках беременности, угрожая жизни будущего малыша, и длится несколько месяцев. В таком случае стоит сразу же обратиться к гинекологу, который установит причину возникновения кровяных выделений и назначит меры по их устранению.
Причины и симптомы омывания плода
Чаще всего появление менструальных выделений при беременности связано с дисбалансом гормонов в женском организме. На такой процесс влияет нехватка прогестерона, отвечающего за прекращение созревания очередной яйцеклетки и отслойку эндометрия. И когда желтое тело, образовавшееся после оплодотворения и имплантации яйцеклетки к стенке матки, вырабатывает недостаточное количество прогестерона, то в первом триместре беременности могут появиться симптомы так называемого омывания плода.
Также немаловажной причиной возникновения кровотечений является двурогая матка, в которой в одном роге развивается плод, а в другом может произойти отторжение эндометрия как при менструальном цикле. Но в любом случае, это является результатом гормонального сбоя, требующего немедленного обследования и устранения проблемы, которая может привести к печальным последствиям
Существуют определенные симптомы того, как происходит омывание плода:
Существуют определенные симптомы того, как происходит омывание плода:
- появляются мажущие выделения, которые могут быть обильными;
- боли внизу живота и пояснице.
При первых же признаках появления таких симптомов следует обратиться к врачу для определения и устранения проблемы. К тому же, в таком случае беременность должна протекать под тщательным регулярным наблюдением
Симптомы внематочной беременности
Симптомы внематочной беременности на ранних сроках практически не отличаются от признаков физиологической беременности. Типичными проявлениями при этом являются:
- Повышение базальной температуры.
- Задержка менструации.
- Нагрубание, болезненность молочных желез.
- Тошнота, рвота, отсутствие аппетита.
- Общая слабость и бледность, снижение работоспособности и другие симптомы анемии.
Симптомы, указывающие на развитие патологической беременности, чаще всего возникают между 4 и 12 неделями со дня последней менструации. Они включают в себя:
- Схваткообразную, тупую или тянущую боль внизу живота, зачастую – только с одной стороны.
- Периодические кровянистые выделения из половых путей вне периода менструации.
- Дискомфорт или боль во время мочеиспускания и дефекации, диарею.
- Боль во время полового акта.
При прервавшейся внематочной беременности наблюдаются следующие симптомы:
- Резкая, острая боль в нижних отделах живота, которая может иррадиировать («отдавать») в поясницу, ноги, плечо.
- Обильное кровотечение из половых путей.
- Головокружение, спутанность или утрата сознания.
- Одышка, учащенное сердцебиение, появление холодного липкого пота.
Прервавшаяся внематочная беременность, за счет обильного внутреннего кровотечения, является угрожающим жизни состоянием. Поэтому, при подозрении на ее развитие, необходимо немедленно обратиться в службу экстренной медицинской помощи.
Как отличить кровянистые выделения при внематочной беременности от месячных?
Иногда после наступления нормально развивающейся беременности у женщины могут продолжать идти месячные. Возможно это и в случае внематочной беременности, если оплодотворение случилось в конце второй половины цикла и яйцеклетка не успела имплантироваться до начала менструации по сроку. Еще одна причина месячных – нарушения цикла и срока овуляции.
Менструальные выделения визуально отличаются от выделений, вызванных внематочной беременностью. Последние, как правило, гораздо темнее (от бордового до почти черного), гуще по консистенции, идут неравномерно, могут сопровождаться сильной болью в животе и головокружением.
Когда еще могут возникать кровянистые выделения на ранних сроках беременности?
Кровянистые выделения на ранних сроках беременности могут быть признаком разных заболеваний и состояний. Наиболее частыми патологическими причинами появления выделений по типу месячных, помимо внематочной беременности, являются:
- Самопроизвольный аборт.
- Имплантационное кровотечение.
- Замершая беременность.
- Пузырный занос.
- Незначительные кровянистые выделения на ранних сроках могут встречаться также и при физиологической беременности (красная беременность).
Увидеть проявления неимунной водянки плода возможно уже на первом ультразвуковом скрининге, при выполнении его в расширенном, экспертном варианте (напомним, что биохимический скрининг беременных не способен выявить водянку плода).
Критерием установки этого диагноза служит нахождение выпота в плевральной и брюшной полостях, перикарде, кожный отек, отек плаценты и многоводие в различных сочетаниях, но не изолированно только в одной области или части тела плода.
При выявлении водянки плода в первую очередь должна быть исключена иммунологическая причина (иммунная водянка), для чего определяется группа крови и резус-фактор у беременной, проводится скрининг антител и исключаются инфекции из TORCH-группы. Эти тесты просты и проводятся в женской консультации.
После исключении иммунологических причин водянки дальше проводится тщательная УЗИ диагностика плода высокого уровня, при этом исключаются пороки развития плода, опухоли, специфические признаки хромосомных заболеваний плода, исключается сердечная недостаточность плода, аномалии сосудов плода, пуповины, плаценты, признаки внутриутробных инфекций и т.д.
Что такое неиммунная водянка плода?
НВП — это патология плода, вызванная самыми разными факторами и причинами, проявляющаяся общей отечностью плода, со скоплением жидкости в его серозных полостях и тканях, при условии отсутствия признаков иммунной сенсибилизации (несовместимости по группе крови или резус-фактором матери).
Распространенность НВП варьирует от 1:2500 до 1:4000 (один случай на 2.5 – 4 тысячи беременностей, для примера, болезнь Дауна встречается в 3-5 раз чаще!)
Невзирая на все достижения современной медицины, и по сей день НВП остается патологией, характеризующейся достаточно высокой внутриутробной смертностью, достигающей 80-90%, причем в случае ее развития до 24 нед. беременности риски увеличиваются до 96%, в то время как при более позднем развитии риск гибели плода снижается до 65-70%.
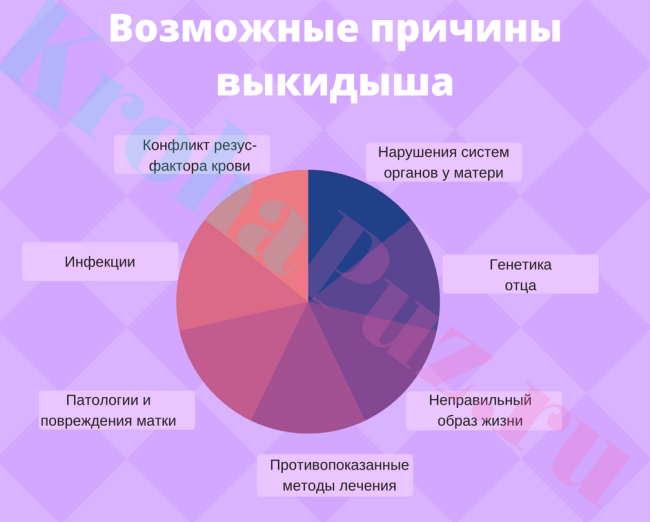
Причины омывания плода
Данная проблема может появиться по разным причинам. Большинство из них носит непатологический характер, т.е. не несет прямой угрозы сохранности беременности. Провоцировать это явление также могут патологические факторы, которые опасны для здоровья будущей мамы и ребенка. В таблице представлена подробная информация о том, почему возникает омывание плода.
| Виды причин возникновения омывания плода | Провоцирующие факторы | Описание |
| Физиологические | Формирование кровеносной системы эмбриона | Процесс прикрепления плодного яйца к стенке матки сопровождается непрерывным образованием кровеносных сосудов и артерий, которые отвечают за доставление к плоду питательных веществ и кислорода. В силу тонкости и повышенной хрупкости они могут повреждаться, в результате чего возникают кровяные выделения. |
| Нарушение баланса гормонов | Угнетение выработки прогестерона, отвечающего за прекращение менструации при оплодотворении яйцеклетки, приводит к незначительному кровотечению. | |
| Врожденное аномальное строение матки | При двурогой матке развитие плода происходит в одном и ее рогов, в другом наблюдается отторжение эндометрия, сопровождающееся кровяными выделениями. | |
| Патологические | Отслойка плаценты или плодного яйца | Это явление происходит, когда в организме женщины имеются серьезные патологии. |

УЗИ
Это одно из наиболее универсальных и безопасных обследований для диагностики трисомии. Первое УЗИ обычно приходится на 12 неделю беременности
Существуют определенные маркеры, на которые обращает внимание врач во время первого УЗИ и которые могут сигнализировать о наличии у плода отклонений:
- утолщение зоны воротникового пространства;
- отсутствие носовой кости;
- отставание роста и веса плода от нормы на 8 – 10%.
На УЗИ второго триместра специалист обращает внимание на наличие следующих признаков болезни:
- брахицефалическая форма головы (короткоголовость);
- увеличенный объем сердечных желудочков;
- киста в задней черепной ямке;
- недоразвитость костей лицевых структур;
- дополнительная складка на шее;
- непроходимость кишечника;
- пороки сердца;
- короткие трубчатые кости конечностей;
- аномалии развития пальцев;
- гидронефроз почек.
Согласно статистике, при наличии 3 – 4 из указанных признаков вероятность подтверждения диагноза трисомия 21 будет составлять 15 – 25%
Стоит принять во внимание, что ни один врач не будет ставить диагноз исключительно по данным УЗИ. Для составления полной картины необходимо провести и другие исследования, в том числе, биохимический анализ крови. Исследование крови матери
Исследование крови матери
Сывороточными маркерами называют вещества, которые возникают в крови женщины на разных сроках беременности. Было установлено, что концентрация этих маркеров заметно повышена или снижена относительно нормы у тех женщин, которые беременны ребенком с трисомией 21.
В первом триместре беременные сдают кровь на уровень хорионического гонадотропина человека (ХГЧ) и плазменного протеина А (PAPP-A). Во втором триместре таких маркеров будет три: ХГЧ, альфа-фетопротеин (АФП), эстриол свободный. Маркеры первого триместра целесообразно проверить с 10 по 14 неделю беременности, а во втором триместре сдать анализ между 16 и 18 неделями. Полученные показатели будут оцениваться относительно норм, предусмотренных для конкретной недели беременности.
Результаты УЗИ и биохимического скрининга всегда оцениваются в совокупности. Для вычисления индивидуального риска по трисомии 21 учитываются:
- данные УЗИ на сроке 11 – 13 недель;
- анализ крови на сывороточные маркеры;
- индивидуальные особенности беременной (возраст, вредные привычки, хронические заболевания).
Эти показатели обрабатываются компьютерной программой, которая и вычисляет вероятность того, что у плода могут быть отклонения. Например, результат скрининга 35-летней беременной – 1:95. Такие цифры говорят о высоком риске и о необходимости прибегнуть к дополнительным видам обследования. Для подтверждения или опровержения диагноза врачи направляют женщин из группы риска на инвазивные обследования. В зависимости от срока беременности это может быть: биопсия хориона, амниоцентез или кордоцентез.
Каждый из этих методов предполагает хирургическое вмешательство – пункцию брюшной стенки матери с целью забора материала, который содержит информацию о ДНК плода (ворсины хориона, околоплодная жидкость, пуповинная кровь). Методы эти очень точны (около 99%), но не совсем безопасны. В ряде случаев они могут спровоцировать выкидыш (вероятность около 1,5%).
В арсенале у современной медицины среди высокоточных способов пренатальной диагностики есть и безопасные методы, которые подразумевают лишь взятие венозной крови матери. Таким методом является неинвазивный пренатальный ДНК тест, который эффективен уже с 9 недели беременности и способен выявить широкий спектр хромосомных патологий, одна из которых как раз трисомия 21. Подробная расшифровка теста предоставляется будущим родителям в течение 14 дней с момента сдачи анализа.
Своевременное выявление синдрома Дауна позволяет семейной паре принять ответственное решение относительно того, готовы ли они к рождению больного ребенка и будет ли сохранена беременность.
Методы диагностики зачатия при наличии кровотечений, напоминающих менструацию
У дамы наблюдаются симптомы, что она забеременела – тошнота, слабость, набухание груди, а в дни привычные для менструации появляются кровянистые выделения. В такой ситуации для точного подтверждения или опровержения факта зачатия рекомендуется использовать один из методов диагностики:
- Применить тест на беременность – показать достоверный результат устройство может уже спустя 14–21 день от зачатия, это время обычно совпадает с ожидаемыми месячными.
- Сдать анализ крови на ХГЧ (хорионического гонадотропина) – гормон, выделяющийся после внедрения эмбриона в стенку матки. Если тесты начинают реагировать на повышение гормона до 25–30 мМЕ/мл, то в крови ХГЧ повышается гораздо быстрее, и диагностировать зачатие можно даже до задержки.
- Пройти УЗИ – если с момента оплодотворения прошло всего 2–3 недели, то врач может не увидеть плодное яйцо на мониторе, оно слишком мало. Признаком, говорящим в пользу наступления беременности, служит сформировавшееся желтое тело, которое не атрофировалось по окончании стандартной длительности лютеиновой фазы.
На раннем сроке вынашивания лучше использовать сверхчувствительный тест, который может распознать уровень ХГЧ в моче 10–15 мМЕ/мл или сдать кровь на содержание гормона. Анализ можно сделать в любой ближайшей клинике, он недорого стоит, а результат будет готов уже через несколько часов.
Дни, в которые у женщины до наступления зачатия обычно шли менструации, являются наиболее опасными в плане прерывания вынашивания.
Виной тому изменения гормонального фона в сочетании с физическими перегрузками, стрессами и обострением соматических заболеваний. Поскольку при беременности в норме критических дней быть не должно, при появлении выделений, напоминающих по виду менструацию, не следует долго тянуть, а посетить гинеколога во избежание осложнений.
Простуда при беременности на ранних сроках
Чем опасна простуда на ранних сроках беременности? – Вирусы атакуют чаще всего слизистые оболочки верхних дыхательных путей. Обычно ОРВИ сопровождают симптомы интоксикации: головная боль, боль в мышцах, вялость, слабость. Заражение происходит при вдыхании капелек мокроты, содержащих вирусы, попадающих в воздух от больных людей при кашле, чихании и разговоре. В организме вирусы быстро размножаются в слизистой оболочке верхних дыхательных путей. В результате развивается отечность, воспаление слизистых оболочек затронутого инфекцией отдела дыхательных путей. Оттуда вирусы поступают в кровь и разносятся по различным органам. Восприимчивость к ОРЗ у беременных очень высока: их органы дыхания постоянно работают с высокой нагрузкой, так как адаптация организма требует больших энергозатрат. ОРВИ, особенно грипп, опасны своими осложнениями. Они обостряют хронические заболевания, в том числе тлеющие очаги инфекции. Поэтому нельзя пренебрегать лечением, даже если простуда переносится легко.
Чем опасна простуда при беременности
Во время ожидания малыша любое лечение должно быть рекомендовано врачом. На состояние женщины в период вынашивания и на внутриутробное состояние ребенка могут оказать негативное влияние как народные методы, так и лекарственные препараты.
Чтобы сбить температуру иногда назначают ацетоминофен (парацетамол). Ввиду многолетнего использования данного препарата были сделаны предположения об его относительной безопасности. Это верно, только в том случае, если не превышать рекомендованные врачом суточные дозы. Повышение температуры важный сигнал организма, который позволяет своевременно реагировать на развитие бактериального осложнения.
До третьего триместра некоторые врачи не исключают назначение препаратов из группы нестероидных противовоспалительных препаратов (НПВП), например ацетилсалициловой кислоты и ибупрофена. Однако, уже к третьему триместру прием нестероидных противовоспалительных препаратов лучше прекратить, так как они могут негативно повлиять на развитие плода и здоровье новорожденного. В этом периоде как правило запрещены любые обезболивающие препараты.
Для уменьшения кашля назначают отхаркивающие средства, разжижающие мокроту, Препараты, основным действующим веществом которых является бромгексин, кормящим и беременным женщинам противопоказаны
Растительные препараты назначаются с большой осторожностью, так как содержат алкалоиды, которые могут быть токсичны для плода и оказывать абортивное действие.
При боли в горле возможно применение антисептических (противомикробных) препаратов местного действия.
При заложенности носа большинство врачей не рекомендуют сосудосуживающие спреи, капли. Причем это требование особенно актуально в первом триместре и для тех женщин, которые не предохраняются во вторую половину менструального цикла и могут вскоре забеременеть
Допускается применение аптечных изотонических растворов на основе очищенной морской воды для промывания носа и разжижения слизи.
В симптоматическую терапию входит назначение обильного теплого питья. Это предотвращает высыхание слизистых оболочек носа и горла и способствует разжижению мокроты, потоотделению и снижению уровня интоксикации. Симптоматическая терапия направлена на уменьшение интоксикации и поддержку защитных сил организма.
Большинство специалистов рекомендуют в первом триместре обходиться местными формами лекарственных средств. Есть препараты, способные оказывать действие непосредственно в воротах инфекции (на слизистой оболочке в носу). Так, мазь и гель ВИФЕРОН могут использоваться у беременных, начиная с первой недели. Интерферон, входящий в состав этих препаратов, вещество белковой природы, он синтезируется естественным образом в организме в ответ на проникновение возбудителя.
Патология или обычное явление?
Прежде всего, давайте выясним, что такое омывание плода и почему у одних женщин оно присутствует, а у других нет. Это явление может проявляться примерно через неделю после овуляции, в период которой и произошло зачатие.
Если вы не знаете, я вам расскажу, что происходит в это время в организме женщины. Через неделю яйцеклетка подвергается дроблению, происходит ее увеличение и теперь она уже не зигота, а бластоциста. Потребуется еще немного времени, чтобы она переместилась в матку из маточной трубы.
Говорить о наступлении беременности в это время еще рано. Это состояние случится только в ситуации, если бластоциста сможет прикрепиться в эндометрию, именно этот слой является функциональным в матке. Это несколько сложно, но понять все равно можно.
Весь процесс требует двух этапов:
- сначала бластоциста должна прилипнуть к эндометрию;
- оболочки яйцеклетки, которая уже оплодотворена, вырабатывают специальные ферменты, способствующие растворению клеток эндометрия.

Причем между этими этапами проходит всего несколько часов. И в этом наш организм мне напоминает часы с загадкой, ответ на которую кроется в одном – получилась или нет беременность. На каком сроке наблюдается омывание плода? Через неделю после овуляции. Рассчитать это самостоятельно не составит труда.
https://youtube.com/watch?v=3EfUMHfFxZo
Опасны ли кровотечения при беременности?3
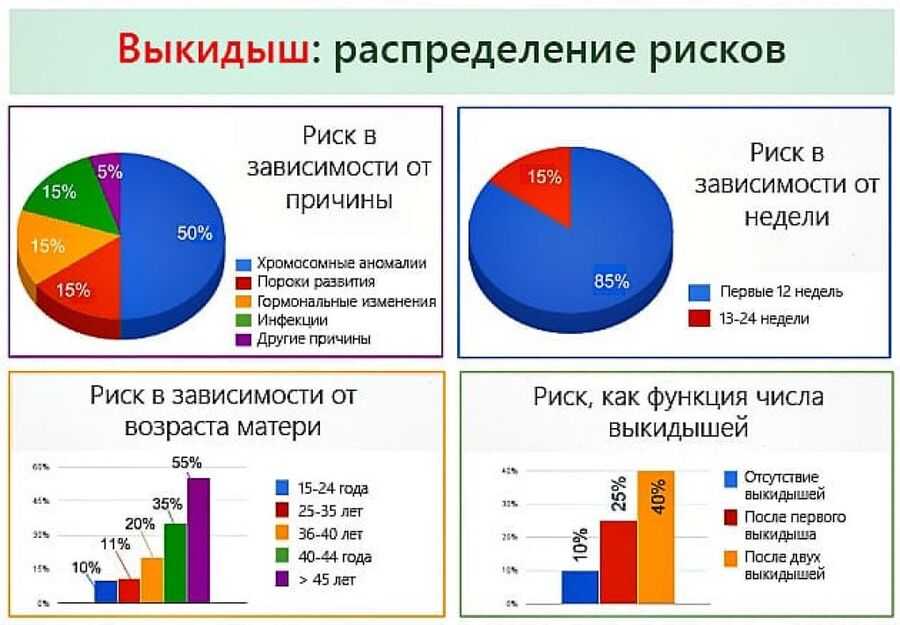
Любые кровотечения после установления факта беременности являются опасными. На ранних сроках до 12 недель решается вопрос о жизнеспособности будущего плода – патологии развития, неудачное место прикрепления оплодотворенной клетки в матке, внематочная беременность, гормональные нарушения, опухоли и инфекции матери могут спровоцировать выкидыш. Здоровый зародыш также остается уязвимым, поэтому нельзя допустить воздействия негативных факторов на будущего малыша в этот период.
Кровянистыми выделениями могут сопровождаться: замершая беременность, беременность без зародыша, внематочная беременность, начавшийся выкидыш, отслойка плаценты на поздних сроках беременности, травмирование шейки матки во время секса, отхождение пробки.
Если Вам кажется, что при беременности идут месячные, обратите внимание на другие симптомы патологии:
1. Тянущие боли и тяжесть внизу живота, боли в боку
2. Выделения содержат фрагменты тканей
3. Тошнота, рвота
4. Головная боль, слабость, головокружение, учащение пульса, бледность, обмороки
При появлении любых кровотечений необходимо немедленно вызвать скорую помощь! Даже час промедления или самостоятельный поход к врачу могут сыграть роковую роль, особенно если у беременной кроме выделений присутствуют и другие критические симптомы.
Во втором и третьем триместрах беременности причиной кровянистых выделений могут быть отслойка плаценты, вагинальная инфекция, натирание при половом акте чувствительной шейки матки, отхождение слизистой пробки, защищающей ребенка.
Если кровянистые выделения были вызваны половым актом, врач посоветует некоторое время поддерживать половой покой. Такая ситуация неопасна для плода, но травмированная шейка матки может стать «входными воротами» для инфекции.
Пожалуй, единственным случаем «безопасного кровотечения» на позднем сроке может быть только отхождение слизистой пробки, иногда сопровождающееся разрывом кровеносных сосудов. Слизистая пробка в матке защищает плод от инфекций, и отходить она может как непосредственно при родах, так и за пару недель до них. Если вместе со слизью появилось большое количество водянистых выделений, это может быть симптомом начала родов.
В период вынашивания ребенка будьте предельно чутки к своему самочувствию и реакциям организма. При первых признаках кровотечений, похожих на менструацию, необходимо срочно обратиться к специалисту, и пусть тревога лучше окажется надуманной, чем реальной угрозой.
Причина выкидышей — аутоиммунные заболевания
Заболевания, которые могут вызвать выкидыш, включают ряд аутоиммунных состояний. Это группа патологий, при которых организм неправильно понимает угрозы и начинает бороться не только с вирусами или бактериями, но и с нормальными клетками, включая развивающийся эмбрион. Эти заболевания трудно диагностировать до беременности, потому что их симптомы часто проявляются только при развитии плода. Предполагается, что иммунный фактор может быть причиной около 60% всех случаев повторяющихся выкидышей.
Наиболее важную роль играют антифосфолипидные и антиядерные антитела. Серьезный противник будущих родителей, среди прочего антифосфолипидный синдром (APS). Но это состояние можно лечить.
Симптомы
Основным признаком «цветной» беременности является уменьшение количества выделений. Но не всегда женщина придаёт этому значение. Также могут появиться симптомы, присущие нормально протекающей беременности:
- нервозность;
- тошнота по утрам;
- изменение вкусовых предпочтений;
- повышение аппетита;
- быстрая утомляемость;
- сонливость;
- головокружения.
Если месячные на сроке 3–4 месяцев продолжаются по графику, то должны насторожить следующие изменения:
- немного округлившийся живот может свидетельствовать не только о прибавке веса, но и о цветной беременности;
- непонятные движения в животе не стоит списывать на перистальтику кишечника, это могут быть шевеления плода.
Причины и основные симптомы патологии
Рассмотрим, как же происходит омывание плода. Причин, способных вызвать такое изменение в организме беременной женщины, несколько:
- Формирование кровеносной мини-системы для плода. Зародыш, прикрепляясь к стенке матки, нуждается в питании и кислороде. Доставлять кислород ему может только кровь, поэтому вокруг него проявляются маленькие кровеносные сосуды. Они настольно тонкие и хрупкие, что могут в любой момент лопнуть. Из-за этого образуются кровянистые выделения.
- Отслоение плодового яйца или плаценты. К сожалению, эту причину никак нельзя отнести к безобидным. Любое промедление может привести к гибели плода. Отслоение плаценты – это неприятность, но при своевременном обращении к врачу беременность всё-таки удаётся сохранить.
- Гормональный сбой. Именно прогестерон приостанавливает месячные, потому что не допускает формирование яйцеклеток. Когда у женщины выделяется минимальное количество прогестерона, то и при беременности у неё могут продолжаться менструации только в более скудной форме.
Симптомов такого сбоя в женском организме не так уж и много:
- кровянистые выделения (в большинстве случаев мажущие, но бывают и обильными);
- боли внизу живота, пояснице.
Из-за такого малого количества симптомов и схожести на месячные женщины не сразу распознают в этом недуг
При первых же признаках важно незамедлительно обратиться к своему гинекологу, который сможет распознать истинную причину таких выделений и сохранить беременность
Что делать при подозрении на беременность, необходимые анализы
Первый шаг для подтверждения или опровержения своих подозрений по поводу беременности — это проведение теста в домашних условиях. Принцип этого действия прост. Реактив, нанесённый на тест, определяет уровень содержания гормона ХГЧ в моче. Тест полоска может справиться со своей задачей только по истечении 2–3 недель после зачатия.
Если тест показал положительный результат или не развеял сомнения по поводу наличия беременности, следует обратиться в лабораторию. Так как анализ крови на содержание этого же гормона является более правдивым. В крови он содержится в значительно большем количестве, чем в моче. Это позволяет получить результат через неделю после зачатия.
Если же анализ даст положительный результат, необходимо посетить доктора для получения дальнейших рекомендаций.
Обычно гинеколог назначает проведение УЗИ, чтобы убедиться в правильном расположении плодного яйца и исключить возможные риски для здоровья матери.
Внимательное отношение к своему организму позволит избежать негативных последствий «цветной» беременности. Не нужно пугаться этого состояния, но и пускать все на самотёк не стоит. Существует множество примеров, когда женщины вынашивали и рожали здоровых детей при наличии омывания на ранних и поздних сроках. Основным условием положительного исхода такой беременности является своевременное обращение в больницу и неукоснительное выполнение предписаний лечащего доктора.
Как отличить месячные при беременности от маточного кровотечения?
При менструации в период гестации в большинстве случаев не требуется какого-либо лечения, а маточное кровотечение – это очень опасное состояние, предполагающее принятие срочных лечебных мер для сохранения беременности. При появлении даже незначительного количества крови из влагалища во время вынашивания ребенка рекомендуется обратиться к врачу. Информация о том, как отличить омывание плода от маточного кровотечения, представлена в таблице.
| Признак | Маточное кровотечение | Омывание плода |
| Длительность | 3-7 дней | 1-2 дня |
| Интенсивность кровотечения | Средняя или высокая | Слабая |
| Цвет выделений | Ярко-красный | Красный, коричневый или розовый |
| Консистенция выделений | Жидкие, с незначительными кровяными сгустками | Мажущие |
Омывание плода при отрицательном тесте
Тест на беременность может выдавать ошибки по совершенно разным причинам. Это могут быть издержки при его производстве, когда используются не совсем качественные материалы. Именно по этой причине советуют приобретать более дорогие и надёжные тесты или воспользоваться повторным проведением теста.
Нарушения гормонального фона у женщины также могут провоцировать отрицательный тест даже при стопроцентной беременности. Если сопоставить такие факты, то следует отметить, что женщина может быть беременной, но при этом глубоко убеждённой в обратном. Если тест отрицательный и ежемесячно наблюдаются кровяные выделения, для многих этого достаточно, чтобы отрицать факт беременности. Однако существует много разных случаев, когда женщина впервые узнавала о своей беременности только лишь после того, когда плод начинал шевелиться.
Характеристика выделений при угрозе выкидыша
Самопроизвольный аборт – это отторжение эмбриона на ранних сроках после зачатия. Если при первых признаках беременности, вы заметили кровянистые выделения – большая вероятность того, что начинается выкидыш.
Также к симптомам выкидыша относят:
- тянет или давит нижнюю часть живота, крестец, поясницу;
- мышцы матки напряжены.
Женщина может ощущать схваткообразные спазмы. Так продолжается постоянно или периодически. Из влагалища идут алые или коричневые выделения при беременности, которая ранее подтвердилась. Иногда срок может быть еще маленький, и первые признаки не успели проявиться.
После 22 недель такое явление называют преждевременными родами. Ребенок в этом случае еще слабый, органы недостаточно развиты, а шансов на выживание мало.
Риск выкидыша повышают такие факторы:
- различные заболевания;
- дефицит прогестерона;
- нервное и физическое перенапряжение;
- патологии в половых органах;
- дефекты развития плода.
Для подтверждения диагноза врач назначает УЗИ. Если оно показывает, что сердечный ритм плода нарушен, тонус матки повышен, ее размеры отличаются от нормальных для этого срока, для сохранения беременности будет рекомендована госпитализация.